Vor 20 Jahren verbreiteten sich Pulsuhren für Freizeitsportler. Es verging keine Woche, in der nicht ein-e verunsicherte-r Sportler-in unsere Praxis aufsuchte, weil die Uhr nicht plausible Pulswerte anzeigte.
Nur selten fanden wir eine organische Ursache, meistens waren es Fehlmessungen (Kinderkrankheit: beim Laufen in der Gruppe wird das Funksignal eines Mitläufers angezeigt, dann aber auch „Hausnummern“ weil das Signal vom Brustgurt verwackelt war etc. ).
Als der Autor vor 5 Jahren eine Apple Watch geschenkt bekam und (als Kardiologe mit einem Ruhepuls um 50/min) gespannt die Pulsaufzeichnung der ersten 24 Stunden ansah, zeigte diese stundenlanges nächtliches Herzrasen um 165/min an. Damit sollte man direkt zum Arzt gehen – wenn es wahr wäre, es waren Fehlmessungen.
Seitdem ist viel passiert. Kein größerer kardiologischer Kongress, auf dem nicht mit eigenen Vorträgen über die neuen Chancen der Digital Health und hier eben auch der Health Wearables ( „tragbare Sensorik“, health wearable klingt einfach besser 😉 ) gesprochen wird.
Die renommierte Heart Rhythm Society hat Anfang des Jahres auf der weltgrößten Messe für Unterhaltungselektronik ein Positionspapier über dieses Thema vorgestellt.
Das Thema ist für die Hersteller spannend und lukrativ: Trackingbänder, Smartwatches, Smartglasses, Smart- ..shoes,-clothing, -jewelry… . Messung von Schlaf, Sauerstoffsättigung, Hirnströmen, Atmung, aber eben auch mobiles EKG und Blutdruck.
Die mobile EKG-Messung ist in Deutschland vor ca. 4 Jahren angekommen: bezahlbare Geräte können in einer bisher nicht erreichten Qualität ein 1-Kanal-EKG aufzeichnen. Beispiele sind der AliveCor , das mobile EKG Gerät von beurer und die Apple Watch Series 5.
Was können diese Geräte und für wen sind sie nützlich?
Die Geräte sind so klein, das man sie immer bei sich führen kann. Sie können ein qualitativ hochwertiges 1-Kanal-EKG aufzeichnen und speichern, jederzeit, beliebig oft. Das 1-Kanal-EKG ist viel mehr als eine einfache Pulskontrolle:
Es erlaubt, Herzrhythmusstörungen zu dokumentieren. Die treten oft nur kurz auf, dann wieder lange Zeit nicht. Die vom Betroffenen bemerkten Unregelmäßigkeiten des Pulses lassen nur Vermutungen, aber keine sichere Zuordnung zu. Die bisherige Rhythmusdiagnostik mit EKG und Langzeit -EKG ( zum Beispiel für 24 oder 72 Stunden ) kommt aufgrund der zum Teil langen Phasen ohne Rhythmusstörung hier immer wieder an ihre Grenzen.
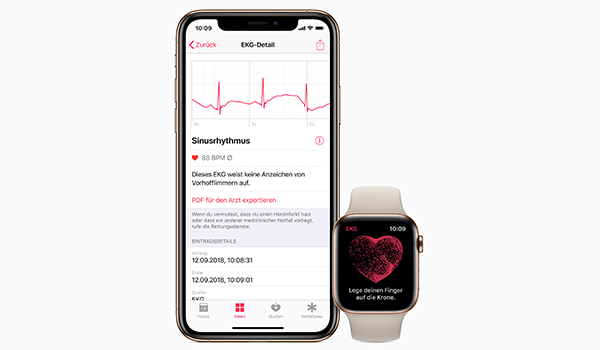
So eröffnen die neuen technischen Möglichkeiten eine wesentlich weitreichendere Kontrolle für Menschen mit vermuteten Herzrhythmusstörungen. Erste Studien haben insbesondere die Genauigkeit bestätigt (Lead-I ECG for detecting atrial fibrillation… , The Apple Watch Heart study und Screening for Atrial Fibrillation in Native Americans Using Smartphone-Based ECG; Positionspapier: Rhythmusexperten loben Wearables)
In der praxis westend empfehlen wir deshalb seit ungefähr 2 Jahren entsprechende Geräte als sinnvolle Ergänzung der etablierten Diagnostik im Rahmen der Abklärung von Herzrhythmusstörungen und paroxysmalen Vorhofflimmern. Die Kosten werden momentan nicht von der Krankenkasse übernommen.
Fotos © Apple